Implanty zębowe a osteoporoza — co mówią meta-analizy, kiedy leki są problemem, a kiedy nie?
Osteoporoza sama w sobie nie zwiększa istotnie ryzyka niepowodzenia implantu — meta-analiza Lin i wsp. (2023, DOI: 10.1007/s00784-023-05005-2) nie wykazała różnicy w przeżywalności implantów między pacjentami z osteoporozą a zdrowymi (P=0,12). Prawdziwy problem to leki stosowane w osteoporozie: bisfosfoniany doustne zwiększają ryzyko niepowodzenia implantu (RR 1,74) i ryzyko martwicy kości szczęki MRONJ (RR 3,45, meta-analiza 2025, DOI: 10.1111/odi.15373); bisfosfoniany dożylne (onkologia) są przeciwwskazaniem bezwzględnym; denosumab (Prolia) ma niższe ryzyko MRONJ i umożliwia „drug holiday”. Częstość MRONJ u pacjentów z osteoporozą na antyresorpcji wynosi ~0,5% (Task Force 2025, DOI: 10.1016/j.eprac.2025.06.003). Koszt implantu z koroną w gabinecie Dr Hercka w Gliwicach: 6 500–6 800 zł; przed zabiegiem konieczna tomografia CBCT (250–450 zł) i konsultacja z lekarzem prowadzącym osteoporozę.
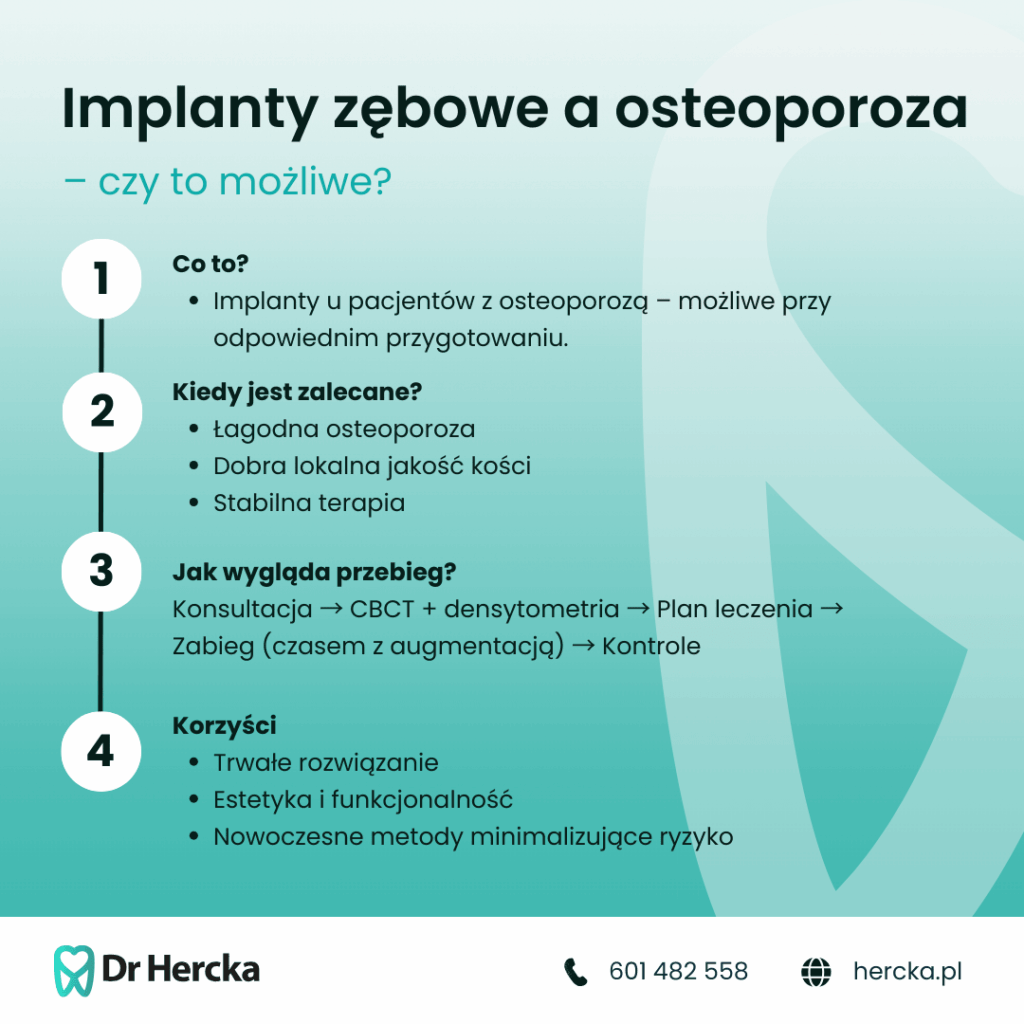
Co realnie decyduje — nie diagnoza, tylko leki
Pacjent po usłyszeniu „osteoporoza” często rezygnuje z implantów. Wyjaśniamy, dlaczego jest to przedwczesna decyzja.
Osteoporoza to choroba zmniejszonej gęstości mineralnej kości — kości są bardziej porowate i kruche. Intuicyjnie wydaje się to dyskwalifikujące dla implantu, który potrzebuje stabilnego podparcia kostnego. W praktyce jednak:
- Kość szczęki i żuchwy zachowuje się inaczej niż kość biodra czy kręgosłupa, gdzie robi się densytometrię.
- Lokalna gęstość kości w miejscu wszczepienia jest ważniejsza niż ogólny T-score.
- Leki antyresorpcyjne (bisfosfoniany, denosumab) zmieniają metabolizm kości — i to one są głównym źródłem ryzyka, nie sama osteoporoza.
Osteoporoza bez leków — co mówią dane
| Parametr | Pacjenci z osteoporozą | Pacjenci zdrowi | Źródło (DOI) |
|---|---|---|---|
| Niepowodzenie implantu | Brak istotnej różnicy (P=0,12) | baseline | 10.1007/s00784-023-05005-2 |
| Utrata kości brzeżnej (MBL) | 0,87 mm | 0,71 mm (różnica nieistotna) | 10.1007/s00784-023-05005-2 |
| Przeżywalność u pacjentów ≥75 lat z chorobami ogólnoustrojowymi | 97,3% (95% CI: 94,3–100) po 5 latach | — | 10.1111/clr.13288 |
Wniosek kliniczny (Lin i wsp., 2023): „Implanty są opcją możliwą do przeprowadzenia u pacjentów z osteoporozą, jednak wymagają ścisłej kontroli u dentysty, ponieważ mogą być bardziej podatni na utratę kości brzeżnej”.
Bisfosfoniany — kiedy problem, kiedy nie
Bisfosfoniany (alendronian/Fosamax, ryzedronian/Actonel, ibandronian/Bonviva, zoledronian/Aclasta, pamidronian) to leki hamujące aktywność osteoklastów — komórek rozkładających kość. Zatrzymują utratę masy kostnej, ale mają efekt uboczny: nagromadzenie leku w kościach szczęki i potencjalne ryzyko martwicy.
| Forma leczenia | Przykłady | Czas stosowania | Ryzyko MRONJ | Implant możliwy? |
|---|---|---|---|---|
| Doustne (osteoporoza) | Alendronian (Fosamax), ryzedronian (Actonel), ibandronian | <4 lata | Niskie (~0,05–0,5%) | Tak, bez drug holiday |
| Doustne (osteoporoza) | j.w. | >4 lata | Umiarkowane (~0,5%) | Tak, rozważany drug holiday 2 m-ce |
| Doustne + sterydy | j.w. + prednizon | Dowolnie | Zwiększone | Konsultacja + drug holiday |
| Dożylne (osteoporoza) | Zoledronian 5 mg raz w roku | 3–6 lat | Umiarkowane (~0,5%) | Tak, ostrożnie, po konsultacji |
| Dożylne (onkologia) | Zoledronian 4 mg co miesiąc, pamidronian | Dowolnie | Wysokie (do 20%) | Zwykle przeciwwskazane |
Interpretacja dla pacjenta z osteoporozą na doustnym Fosamaxie: ryzyko niepowodzenia implantu rośnie z 1,94% do ok. 4,6% — nadal wysoka skuteczność, ale pacjent musi wiedzieć. Ryzyko MRONJ pozostaje niskie (rzędu 0,5%), ale realne i wymaga monitorowania.
Denosumab (Prolia) — czy jest bezpieczniejszy
Denosumab to przeciwciało monoklonalne blokujące RANKL — inne mechanicznie od bisfosfonianów. Nie odkłada się w kościach na lata; efekt ustępuje w ciągu kilku miesięcy po przerwaniu.
| Cecha | Bisfosfoniany | Denosumab |
|---|---|---|
| Mechanizm | Hamowanie osteoklastów (enzym farnezylopirofosforan-syntazy) | Blokada RANKL (sygnał aktywujący osteoklasty) |
| Droga podania | Doustnie / dożylnie | Podskórnie co 6 m-cy (Prolia) |
| Akumulacja w kościach | Tak, lata | Nie |
| Czas do „wypłukania” po odstawieniu | Wiele lat (bifosfoniany dożylne) | ~6 miesięcy |
| Ryzyko MRONJ (osteoporoza) | RR 3,45 (meta-analiza 2025) | Nieistotne statystycznie (szerokie CI — za mało danych) |
| Drug holiday przed implantem | Nie zawsze skuteczny (kumulacja) | Tak, opóźnienie kolejnej iniekcji |
Meta-analiza 2025 pokazała, że denosumab nie był istotnie związany z MRONJ (RR 25,98; 95% CI: 0,31–2165,63). Ten ekstremalnie szeroki przedział ufności oznacza jedno: danych jest zbyt mało, by wyciągnąć jednoznaczny wniosek. Praktyka kliniczna traktuje denosumab jako mniej ryzykowny niż dożylne bisfosfoniany, ale wciąż wymagający ostrożności.
Drug holiday — kiedy i jak długo
Drug holiday to czasowe odstawienie leku antyresorpcyjnego przed zabiegiem chirurgicznym, aby umożliwić remodelowanie kości w okolicy rany. Nie dla każdego pacjenta ma sens — dla niektórych niesie większe ryzyko złamania szyjki kości udowej niż korzyść z niższego ryzyka MRONJ.
Rekomendacje AAOMS / SIOT–SIdP 2023:
- Doustne bisfosfoniany <4 lata, bez sterydów – brak konieczności drug holiday; zabieg bez zmian w leczeniu
- Doustne bisfosfoniany >4 lata lub ze sterydami – drug holiday 2 miesiące przed zabiegiem + 3 miesiące po (jeśli stan kostny pozwala)
- Dożylne bisfosfoniany (osteoporoza) – indywidualna decyzja, drug holiday 6 m-cy do rozważenia
- Dożylne bisfosfoniany (onkologia) – unikać implantów; jeśli konieczne, podejmowane przez zespół wielodyscyplinarny
- Denosumab (Prolia) – zabieg 3–4 m-ce po ostatniej iniekcji, przed następną
- Po onkologicznej chemioterapii + sterydy – konsultacja onkologa + implantologa
Decyzję o drug holiday podejmuje lekarz prowadzący (reumatolog, endokrynolog, onkolog), nie implantolog samodzielnie.
Diagnostyka przed zabiegiem — co musi być wykonane
- Densytometria DEXA – ocena stopnia osteoporozy (T-score, Z-score); poza gabinetem stomatologicznym — refundowane przez NFZ
- Tomografia CBCT (4×4 do 11×8) – lokalna ocena kości szczęki/żuchwy, grubość, gęstość (HU), położenie nerwów; 250–450 zł (gabinet Dr Hercka)
- RTG panoramiczne – przegląd obu łuków; 200 zł
- Wywiad lekowy – lista wszystkich leków (nie tylko na osteoporozę); w ramach konsultacji 200 zł
- Konsultacja z lekarzem prowadzącym – weryfikacja stosowanej terapii i ewentualne drug holiday; poza gabinetem
- Morfologia, parametry zapalne – wyjściowy stan zdrowia; poza gabinetem stomatologicznym
T-score to wskaźnik gęstości mineralnej kości porównany z młodym dorosłym:
- T ≥ -1: norma
- -1 do -2,5: osteopenia
- ≤ -2,5: osteoporoza
- ≤ -2,5 + złamania: osteoporoza zaawansowana
T-score z DEXA (mierzonej zwykle w biodrze i kręgosłupie) nie przekłada się 1:1 na kość szczęki. Dlatego CBCT jest krytyczne — pozwala zmierzyć lokalną gęstość kości w jednostkach Hounsfielda (HU) i ocenić typ kości wg klasyfikacji Lekholm-Zarb (I–IV).
To także może Cię zainteresować: Tomografia komputerowa zębów – Czym jest tomografia CBCT? Kiedy warto ją wykonać?
Scenariusze kliniczne — tabela decyzyjna
| Profil pacjentki | Zabieg implantacji? | Warunki |
|---|---|---|
| Osteoporoza bez leków (tylko dieta + wit. D/Ca) | Tak | Standardowe protokoły, CBCT, 3–6 m-cy osteointegracji |
| Osteopenia + doustny bisfosfonian <4 lata | Tak | Bez drug holiday, dokumentacja CBCT |
| Osteoporoza + doustny bisfosfonian 5+ lat | Tak, po drug holiday | 2 m-ce przerwy przed + 3 po |
| Osteoporoza + denosumab (Prolia) | Tak | Planowanie 3–4 m-ce po iniekcji |
| Osteoporoza + sterydy przewlekle | Wymaga wielodyscyplinarnej oceny | Indywidualnie |
| Rak piersi + zoledronian IV miesięczny | Zwykle przeciwwskazane | Rozważać alternatywy protetyczne |
| Osteoporoza + niekontrolowana cukrzyca (HbA1c >8%) | Odroczyć | Najpierw wyrównanie glikemii |
| Osteoporoza + paradontoza | Najpierw leczenie periodontologiczne | Potem implantacja |
| Osteoporoza + palenie >20 szt./dzień | Zwiększone ryzyko | Zalecana abstynencja 8 tyg |
Alternatywy dla pacjenta, u którego implantacja jest ryzykowna
Jeśli stan kości i farmakoterapia są niekorzystne, nie oznacza to końca opcji.
| Rozwiązanie | Kiedy ma sens | Cena (Dr Hercka) | Wpływ na kość |
|---|---|---|---|
| Proteza całkowita akrylowa | Bezzębie, zabieg chirurgiczny zbyt ryzykowny | 3 500 zł | Postępuje resorpcja (brak stymulacji) |
| Proteza biofunkcyjna INTEGRAL | Jak wyżej, wyższy komfort | 4 500 zł | j.w. |
| Most porcelanowy | Braki pojedyncze, zęby sąsiednie zdrowe | 3 × 2 300–2 700 zł | Brak ingerencji chirurgicznej |
| Most adhezyjny (Maryland) | Braki pojedyncze w odcinku przednim | Indywidualnie | Minimalne szlifowanie |
| Proteza szkieletowa IWOKLAR | Brak wielu zębów, klasyczny zatrzask | 5 000 zł | Obciążenie sąsiednich zębów |
| Overdenture na 2 mini-implantach | Umiarkowana osteoporoza, bezzębie żuchwy | od 15 000 zł | Mniejsze wszczepy, mniejsza chirurgia |
| All-on-4 po drug holiday | Bezzębie, kwalifikowana pacjentka | 28 000–35 000 zł / łuk | Wymaga stabilizacji leczenia osteoporozy |
Higiena i kontrole — u pacjentki z osteoporozą szczególnie ważne
Peri-implantitis u pacjentki antyresorpcyjnie leczonej rozwija się trudniej, ale leczenie go jest trudniejsze — zahamowane remodelowanie kości utrudnia regenerację. Stąd akcent na profilaktykę.
- Higienizacja profesjonalna – standardowo co 6 m-cy; u pacjentki z osteoporozą na lekach co 3–4 m-ce
- RTG kontrolne – standardowo co 12 m-cy (pierwszy rok), potem co 2–3 lata; u pacjentki na lekach co 12 m-cy
- Sonda do pomiaru kieszonek – plastikowa (bez różnicy względem standardu)
- Płukanka chlorheksydynowa – 14 dni po zabiegu; ewentualnie dłużej przy trudnym gojeniu
- Suplementacja wit. D i Ca – zalecana ogólnie; konsultacja z lekarzem prowadzącym
- Kontrola u lekarza prowadzącego osteoporozę – co 6–12 m-cy, DEXA co 2 lata
FAQ – najczęściej zadawane pytania
Czy osteoporoza oznacza, że nie mogę mieć implantów?
Nie. Meta-analiza Lin i wsp. (2023) nie wykazała istotnej różnicy w niepowodzeniu implantów między pacjentami z osteoporozą a zdrowymi. Prawdziwy problem to niektóre leki stosowane w osteoporozie, nie sama choroba.
Biorę Fosamax od 8 lat. Czy mogę mieć implant?
Tak, ale wymaga drug holiday. Rekomendacje AAOMS: przy doustnych bisfosfonianach >4 lata — 2 miesiące przerwy przed zabiegiem + 3 miesiące po. Decyzję o odstawieniu leku podejmuje lekarz prowadzący, nie dentysta.
Biorę Prolię (denosumab). Kiedy można zrobić implant?
3–4 miesiące po ostatniej iniekcji (przed następną w cyklu 6-miesięcznym). Denosumab wypłukuje się z organizmu szybciej niż bisfosfoniany, co ułatwia drug holiday.
Czym jest martwica kości szczęki (MRONJ) i jak często występuje?
MRONJ (Medication-Related Osteonecrosis of the Jaw) to martwica kości spowodowana zaburzonym remodelowaniem przez leki antyresorpcyjne. U pacjentów na doustnych bisfosfonianach częstość wynosi ~0,5% (Task Force 2025), u onkologicznych na wysokich dawkach dożylnych — do 20%.
Jakie badania muszę zrobić przed zabiegiem?
Tomografia CBCT (ocena lokalnej kości), aktualna densytometria DEXA (jeśli >2 lata), pełna lista przyjmowanych leków, konsultacja z lekarzem prowadzącym osteoporozę. W gabinecie Dr Hercka w Gliwicach CBCT wykonywane na miejscu (250–450 zł zależnie od zakresu).
Czy muszę odstawić leki na kości?
Nie zawsze. Przy doustnych bisfosfonianach <4 lata — nie. Przy >4 lata lub z dodatkowymi sterydami — rozważany drug holiday. Przy dożylnych onkologicznych — zwykle unikanie implantów. Decyzję zawsze podejmuje lekarz prowadzący, nie dentysta samodzielnie.
Czy implanty są mniej trwałe przy osteoporozie?
Nieznacznie, głównie przy leczeniu antyresorpcyjnym. Utrata kości brzeżnej bywa większa (0,87 mm vs 0,71 mm), ale różnica jest nieistotna statystycznie. Kluczowa jest regularna higiena i kontrole co 3–6 miesięcy.
Czy osteopenia to też problem?
Osteopenia (T-score od -1 do -2,5) to stan „przed osteoporozą”. Nie jest traktowana jako czynnik ryzyka implantacji. Ryzyko pojawia się dopiero przy farmakoterapii antyresorpcyjnej.
Czy mogę robić implant po chemioterapii onkologicznej?
Tylko po konsultacji z onkologiem i tylko po zakończeniu leczenia dożylnymi bisfosfonianami (często przeciwwskazanie). Przy radioterapii głowy/szyi — indywidualna decyzja ze względu na ryzyko osteoradionekrozy.
Co jeść i suplementować przed i po zabiegu?
Białko (regeneracja tkanek), witamina D3 (2 000 IU/dzień u pacjentek z osteoporozą, po konsultacji z lekarzem prowadzącym), wapń (1 000–1 200 mg/dzień z dietą), witamina K2 i magnez (wspierają metabolizm kostny). Unikać nadmiaru kofeiny (>3 kaw/dzień) i alkoholu — obniżają wchłanianie wapnia.
Czy mam powiedzieć dentyście o wszystkich lekach, nie tylko na osteoporozę?
Tak, obowiązkowo. Szczególnie: wszystkie bisfosfoniany (nazwy kończące się na „-nian”), denosumab (Prolia, Xgeva), sterydy (prednizon, deksametazon), leki przeciwnowotworowe, antykoagulanty (warfaryna, riwaroksaban, apiksaban). Brak informacji = planowanie „w ciemno”.

Masz osteoporozę i pytasz, czy implanty są dla Ciebie?
Odpowiedź zależy od konkretnych leków i stanu kości – nie od diagnozy w dokumentach. Dr Hercka w Gliwicach planuje zabiegi u pacjentów z chorobami ogólnoustrojowymi: analizuje listę leków, ocenia CBCT i w razie potrzeby koordynuje decyzję z lekarzem prowadzącym. Jeśli chcesz wiedzieć, czy i kiedy implantacja jest możliwa w Twoim przypadku – zacznij od konsultacji u Dr Herckiej.
Zobacz też: Implanty czy Protezy? Na co się zdecydować? [Poradnik]
Źródła naukowe
- Lin W.C., Chen C.H., Tu C.C., Chang P.C. Do dental implants placed in patients with osteoporosis have higher risks of failure and marginal bone loss compared to those in healthy patients? A systematic review with meta-analysis. Clinical Oral Investigations, 2023. DOI: 10.1007/s00784-023-05005-2
- Stavropoulos A. i wsp. Effects of Bisphosphonates and Denosumab on Dental Implants: A Systematic Review With Meta-Analysis. Oral Diseases, 2025. DOI: 10.1111/odi.15373
- International Task Force on Osteonecrosis of the Jaw. Dental Implant Failure and MRONJ Related to Dental Implants in Patients Taking Antiresorptive Therapy for Osteoporosis: A Systematic Review and Meta-Analysis. Endocrine Practice, 2025. DOI: 10.1016/j.eprac.2025.06.003
- Boquete-Castro A. i wsp. Dental Implant Failure in Post-Menopausal Women on Oral Bisphosphonates: A Systematic Review and Meta-Analysis. Journal of Oral Implantology, 2024. DOI: 10.1563/aaid-joi-D-23-00069
- Schimmel M., Srinivasan M., McKenna G., Müller F. Effect of advanced age and/or systemic medical conditions on dental implant survival. Clinical Oral Implants Research, 2018. DOI: 10.1111/clr.13288
- Chrcanovic B.R., Albrektsson T., Wennerberg A. Dental implants inserted in patients with osteoporosis. Review, 2016. DOI: 10.1111/clr.12526
- Italian Society of Orthopaedics and Traumatology (SIOT) + Italian Society of Periodontology (SIdP). Anti-resorptive therapy in the osteometabolic patient affected by periodontitis. Joint position paper, 2023. DOI: 10.1186/s10195-023-00713-7
- Ruggiero S.L. i wsp. American Association of Oral and Maxillofacial Surgeons (AAOMS) Position Paper on Medication-Related Osteonecrosis of the Jaw. (Aktualizacja wytycznych 2022/2024)
- Giro G. i wsp. Impact of osteoporosis in dental implants: A systematic review. World Journal of Orthopedics, 2015.

Dr n.med Aleksandra Hercka-Mulas
Jestem doktorem nauk medycznych, lekarzem dentystą, specjalistą z zakresu chirurgi stomatologicznej i estetycznej oraz implantologii z ponad 25-letnim doświadczeniem.