Implanty zębowe a osteoporoza – czy to bezpieczne? Fakty, ryzyka i szanse na leczenie
Coraz więcej osób dotkniętych osteoporozą rozważa leczenie implantologiczne – z myślą o komforcie życia, estetyce uśmiechu i pełnej funkcjonalności jamy ustnej. Ale czy osłabiona struktura kości nie stanowi przeszkody dla takiego zabiegu? Czy implanty są bezpieczne u pacjentów z rozrzedzoną tkanką kostną? W tym artykule wyjaśniamy, czy osteoporoza rzeczywiście wyklucza możliwość wszczepienia implantu, co mówią na ten temat badania, a także – na co zwrócić uwagę, aby leczenie było skuteczne i bezpieczne. Jeśli chcesz wiedzieć, czy osteoporoza musi oznaczać rezygnację z implantów – czytaj dalej. Odpowiadamy konkretnie, jasno i z perspektywy praktyki stomatologicznej.
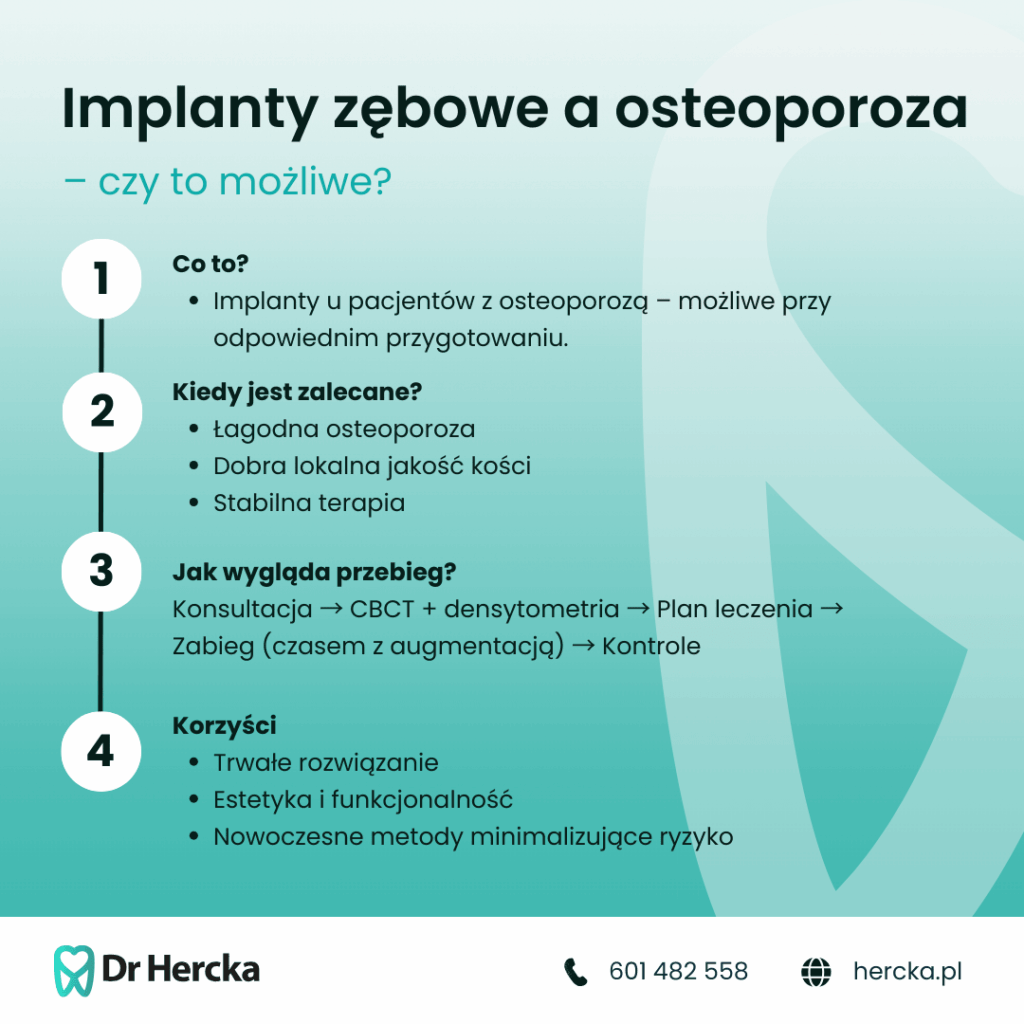
Implanty i osteoporoza – czy to się wyklucza?
Wielu pacjentów, słysząc diagnozę osteoporozy, rezygnuje z leczenia implantologicznego z obawy, że ich kości są zbyt słabe, aby utrzymać implant. Tymczasem nowoczesna stomatologia nie tylko zna to wyzwanie, ale dysponuje konkretnymi rozwiązaniami, które pozwalają skutecznie przeprowadzić zabieg – również u osób z obniżoną gęstością kostną.
Osteoporoza nie jest automatycznym przeciwwskazaniem. To choroba, którą można kontrolować, a stan kości – ocenić i przygotować przed zabiegiem. Kluczowa jest tu indywidualna diagnoza oraz ścisła współpraca między pacjentem a zespołem lekarzy. W wielu przypadkach implanty są jak najbardziej możliwe – wymagają jedynie większej precyzji i odpowiedniego zaplanowania.
Badania „Impact of osteoporosis in dental implants: A systematic review” wykazały, że osteoporoza może wpływać na strukturę kości, a tym samym na proces osteointegracji, który jest kluczowy dla sukcesu leczenia implantologicznego. Osłabiona struktura kości, spowodowana obniżoną gęstością mineralną, utrudnia integrację implantu z kością, co może skutkować wydłużonym czasem gojenia lub niepowodzeniem zabiegu. W kontekście pacjentów z osteoporozą szczególne znaczenie ma ocena jakości kości, a nie tylko jej ilości. Przy odpowiedniej diagnostyce oraz zaplanowaniu leczenia, implantacja może być bezpieczna i skuteczna, jednak wymaga to indywidualnego podejścia do każdego przypadku. (Giro G. i in., Impact of osteoporosis in dental implants: A systematic review, PMC, 2015.)
Jeśli zastanawiasz się, czy Twoja osteoporoza przekreśla szansę na implanty – warto wiedzieć, że to nie choroba wyklucza leczenie, ale brak informacji. W Hercka zawsze stawiamy na edukację, spokojną rozmowę i decyzje oparte na faktach, nie mitach.
Czym jest osteoporoza i jak wpływa na kości szczęki?
Osteoporoza kojarzy się najczęściej z kruchymi kośćmi biodrowymi czy złamaniami nadgarstków. Mało kto wie, że ta choroba może wpływać także na kości szczęki – a to właśnie one odpowiadają za stabilność implantów zębowych. Osteoporoza polega na stopniowej utracie gęstości mineralnej kości, co sprawia, że stają się one mniej wytrzymałe, porowate i podatne na mikrozłamania.
W kontekście leczenia implantologicznego kluczowa jest kondycja kości wyrostka zębodołowego – to on utrzymuje implant na swoim miejscu. Jeśli choroba dotknęła również kości szczęki, może dojść do zmniejszenia objętości lub jakości tkanki kostnej, co utrudnia lub nawet uniemożliwia stabilne wszczepienie implantu. To nie oznacza jednak, że osteoporoza automatycznie wyklucza możliwość leczenia implantologicznego – ale z pewnością wymaga dokładniejszej diagnostyki, indywidualnego planu leczenia i ścisłej współpracy z lekarzem.
W gabinecie stomatologicznym Hercka leczenie implantologiczne u pacjentów z osteoporozą poprzedza szczegółowa ocena stanu kości – m.in. za pomocą tomografii komputerowej. Dzięki nowoczesnym technologiom i doświadczeniu lekarzy możliwe jest dobranie takiej formy leczenia, która będzie bezpieczna, skuteczna i dostosowana do możliwości organizmu pacjenta.
Czym jest osteoporoza?
Osteoporoza to przewlekła choroba układu kostnego, w której dochodzi do stopniowego zmniejszenia gęstości i jakości kości. Choć przez długi czas może przebiegać bezobjawowo, jej skutki są poważne – kości stają się kruche, podatne na złamania, a ich zdolność do regeneracji znacząco spada.
Choroba najczęściej dotyka kobiet po menopauzie oraz osoby starsze, ale nie omija także mężczyzn. Dotyczy całego szkieletu – w tym także kości szczęki, co może mieć wpływ na planowanie leczenia stomatologicznego. W kontekście implantów kluczowa jest jakość kości, a nie tylko jej ilość – dlatego odpowiednia diagnostyka i przygotowanie pacjenta mają tu ogromne znaczenie.
Znaczenie jakości kości dla integracji implantu
Aby implant zębowy mógł się trwale zintegrować z kością, nie wystarczy jej odpowiednia ilość – kluczowa jest także jakość. Zdrowa, dobrze ukrwiona kość zapewnia stabilność i sprzyja procesowi osteointegracji, czyli biologicznemu połączeniu implantu z tkanką kostną. W przypadku osteoporozy struktura kości może być osłabiona, bardziej porowata i mniej przewidywalna w gojeniu.
To właśnie dlatego przed planowaniem zabiegu tak ważna jest dokładna ocena gęstości kości oraz jej zdolności do regeneracji. W sytuacjach granicznych lekarz może zaproponować zabiegi wspomagające, takie jak augmentacja kości lub zastosowanie implantów o specjalnej powierzchni, które lepiej integrują się w wymagającym podłożu.
Czy osteoporoza w szczęce to częste zjawisko?
Osteoporoza kojarzy się przede wszystkim z kręgosłupem, biodrami czy nadgarstkami, ale zmiany w strukturze kości mogą obejmować także szczękę i żuchwę. Choć nie jest to najczęstsza lokalizacja, u wielu pacjentów – zwłaszcza w podeszłym wieku lub przy długotrwałym leczeniu farmakologicznym – dochodzi do osłabienia kości twarzoczaszki.
Warto zaznaczyć, że osteoporoza nie rozwija się równomiernie we wszystkich częściach ciała. U części osób gęstość kości szczęki może pozostać względnie dobra, mimo zmian w innych rejonach szkieletu. Dlatego każda decyzja o implantacji powinna być poprzedzona indywidualną diagnostyką – nie tylko ogólną, ale również miejscową, z uwzględnieniem stanu konkretnego odcinka szczęki.
Poznaj naszą ofertę: Implanty Gliwice
Czy osteoporoza to przeciwwskazanie do implantów zębowych?
Dla wielu pacjentów diagnoza osteoporozy wywołuje niepokój – szczególnie gdy rozważają leczenie implantologiczne. Czy osłabienie kości automatycznie wyklucza wszczepienie implantu? Niekoniecznie. Osteoporoza sama w sobie nie jest bezwzględnym przeciwwskazaniem, jednak wymaga indywidualnego podejścia i dokładnej oceny stanu zdrowia pacjenta.
Kluczowe znaczenie ma tutaj stopień zaawansowania choroby, lokalizacja zmian oraz to, czy pacjent przyjmuje leki wpływające na metabolizm kości – szczególnie bisfosfoniany. W niektórych przypadkach, zwłaszcza przy długotrwałej terapii doustnej lub dożylnej, może pojawić się zwiększone ryzyko martwicy kości szczęki po zabiegach chirurgicznych.
Dlatego zanim podejmie się decyzję o wszczepieniu implantu, konieczna jest konsultacja stomatologiczna połączona z diagnostyką radiologiczną i – jeśli to potrzebne – również współpraca z lekarzem prowadzącym leczenie osteoporozy. Dobrze przeprowadzona ocena pozwala zaplanować leczenie w sposób bezpieczny i skuteczny – również u pacjentów z osłabioną strukturą kostną.
Kiedy choroba nie stanowi przeszkody?
Osteoporoza nie musi automatycznie wykluczać możliwości wszczepienia implantów zębowych. W wielu przypadkach – szczególnie przy łagodnym przebiegu choroby i stabilnych wynikach badań – kość szczęki wciąż zachowuje odpowiednią gęstość i jakość do przeprowadzenia zabiegu. Kluczowe znaczenie ma tutaj lokalna ocena struktury kostnej, a nie sama diagnoza osteoporozy.
Jeśli pacjent pozostaje pod kontrolą lekarską, stosuje się do zaleceń i przyjmuje leki stabilizujące stan kości, implantacja może przebiegać bez komplikacji. Coraz częściej to właśnie indywidualna analiza ryzyka – a nie etykieta „osteoporoza” – decyduje o tym, czy leczenie implantologiczne jest możliwe i bezpieczne.
Kiedy warto zachować ostrożność?
Implanty mogą być bezpiecznie stosowane u pacjentów z osteoporozą, ale są sytuacje, w których konieczna jest większa ostrożność. Dotyczy to przede wszystkim osób przyjmujących długotrwale bisfosfoniany – leki hamujące resorpcję kości. Ich wpływ na gojenie może wydłużać proces integracji implantu z kością lub zwiększać ryzyko powikłań, takich jak martwica kości szczęki.
Uwagę powinny zwrócić również zbyt niska gęstość kości w miejscu planowanego zabiegu oraz brak stabilizacji ogólnego stanu zdrowia. W takich przypadkach konieczne może być zastosowanie dodatkowych procedur wspomagających, jak augmentacja kości, a decyzja o wszczepieniu implantu powinna być podejmowana wspólnie – przez implantologa i lekarza prowadzącego leczenie osteoporozy.
Ocena indywidualna – klucz do decyzji
Nie każda osoba z osteoporozą musi rezygnować z leczenia implantologicznego – i nie każda będzie się do niego nadawać. To, czy implanty będą bezpieczne i skuteczne, zależy od wielu czynników: zaawansowania choroby, rodzaju stosowanego leczenia farmakologicznego, gęstości kości w miejscu wszczepienia czy ogólnego stanu zdrowia pacjenta.
Dlatego właśnie tak ważna jest dokładna, indywidualna ocena – przeprowadzona zarówno przez implantologa, jak i lekarza prowadzącego leczenie osteoporozy. Dopiero w oparciu o pełną dokumentację, badania obrazowe i wywiad medyczny można świadomie podjąć decyzję, która będzie bezpieczna i najlepiej dopasowana do potrzeb pacjenta.
Zobacz też: Implanty czy Protezy? Na co się zdecydować? [Poradnik]
Jak leki na osteoporozę wpływają na powodzenie implantacji?
Nie każda osoba chorująca na osteoporozę musi rezygnować z leczenia implantologicznego. Kluczową rolę odgrywa tutaj nie tyle sama choroba, co stosowane w jej leczeniu farmaceutyki – zwłaszcza bisfosfoniany i denosumab. Choć leki te skutecznie hamują utratę masy kostnej, mogą jednocześnie wpływać na procesy regeneracji kości i zaburzać gojenie po wszczepieniu implantu.
Największe obawy budzi tzw. martwica kości szczęki, która – choć występuje rzadko – może być powikłaniem przy długotrwałym stosowaniu bisfosfonianów, szczególnie drogą dożylną. Z tego względu bardzo ważna jest wcześniejsza ocena ryzyka i dokładny wywiad medyczny. Nie oznacza to jednak, że implantacja przy terapii antyresorpcyjnej jest niemożliwa – w wielu przypadkach można ją przeprowadzić bezpiecznie, pod warunkiem zachowania odpowiednich środków ostrożności.
Pacjenci leczeni farmakologicznie z powodu osteoporozy powinni być objęci ścisłym nadzorem lekarza prowadzącego. Czasem konieczne jest odroczenie zabiegu, zmodyfikowanie schematu leczenia lub wykonanie dodatkowej diagnostyki (np. densytometrii). W praktyce, im wcześniej poinformujesz swojego stomatologa o przyjmowanych lekach, tym większa szansa na dopasowanie leczenia do Twojej sytuacji i uniknięcie komplikacji.
Jeśli przyjmujesz leki na osteoporozę i rozważasz implanty – nie rezygnuj z marzenia o zdrowym uśmiechu. Umów się na indywidualną konsultację – wspólnie z lekarzem ustalicie, czy i w jaki sposób bezpiecznie przeprowadzić zabieg.
Bisfosfoniany i ryzyko martwicy kości
Bisfosfoniany, takie jak alendronian, to popularne leki stosowane w leczeniu osteoporozy, które wzmacniają strukturę kości i zmniejszają ryzyko złamań. Jednak ich długotrwałe stosowanie, zwłaszcza w formie dożylnej, może wiązać się z ryzykiem martwicy kości szczęki – powikłania, które choć rzadkie, budzi uzasadnione obawy w kontekście leczenia implantologicznego.
Badania Sulaiman et al. („Bisphosphonates and Dental Implants: A Systematic Review and Meta‑Analysis”) wykazały, że pacjenci przyjmujący bisfosfoniany mają statystycznie wyższe ryzyko niepowodzenia implantów w porównaniu do osób, które tych leków nie stosują. Bisfosfoniany, powszechnie stosowane w leczeniu osteoporozy, mogą wpływać na procesy regeneracji kości i spowolnić gojenie ran po zabiegu. W związku z tym, decyzja o wszczepieniu implantu u pacjentów przyjmujących bisfosfoniany powinna być dokładnie przemyślana, a ryzyko związane z leczeniem w tej grupie pacjentów – starannie ocenione. (Sulaiman N. i in., Bisphosphonates and Dental Implants: Systematic Review and Meta‑Analysis, MDPI, 2023)
Dlatego jeśli pacjent przyjmuje bisfosfoniany, lekarz implantolog powinien dokładnie przeanalizować historię leczenia i skonsultować się z reumatologiem lub internistą. Czasami konieczne jest odstawienie leku przed zabiegiem lub wybór alternatywnej terapii. Właściwie przeprowadzona kwalifikacja, z uwzględnieniem rodzaju leku i czasu jego stosowania, pozwala zminimalizować ryzyko i przeprowadzić leczenie w sposób bezpieczny.
Denosumab – nowoczesne terapie a implantologia
Denosumab to nowoczesny lek stosowany w leczeniu osteoporozy, działający poprzez hamowanie aktywności komórek odpowiedzialnych za degradację kości. W odróżnieniu od bisfosfonianów, nie odkłada się w tkankach na długi czas, co teoretycznie może oznaczać mniejsze ryzyko powikłań w kontekście leczenia implantologicznego – zwłaszcza martwicy kości.
Jednak podobnie jak w przypadku innych terapii wpływających na metabolizm kości, kluczowe znaczenie ma tu timing – implantację najlepiej planować w tzw. „oknie terapeutycznym”, czyli odpowiednim odstępie od ostatniego podania leku. Dlatego przed zabiegiem zawsze warto poinformować lekarza o stosowanej terapii i skonsultować plan leczenia z prowadzącym specjalistą. Dobrze zaplanowana współpraca między lekarzami pozwala bezpiecznie przeprowadzić implantację również u pacjentów leczonych denosumabem.
Kiedy należy przerwać leczenie lub zmodyfikować plan?
Nie każdy przypadek osteoporozy wymaga modyfikacji leczenia przed implantacją – decyzję zawsze podejmuje lekarz na podstawie indywidualnej oceny ryzyka. Istnieją jednak sytuacje, w których warto rozważyć przerwę w farmakoterapii lub zmianę planu zabiegu. Dotyczy to głównie pacjentów przyjmujących leki z grupy bisfosfonianów lub denosumabu, zwłaszcza w formie iniekcyjnej i przez dłuższy czas.
W takich przypadkach lekarz może zaproponować tzw. „okno terapeutyczne” – przerwę w przyjmowaniu leku poprzedzającą zabieg, która pozwala ograniczyć ryzyko martwicy kości. Zdarza się także, że konieczne jest przesunięcie terminu implantacji, wykonanie dodatkowych badań diagnostycznych albo zastosowanie mniej inwazyjnej alternatywy.
Kluczowa jest tu komunikacja – pacjent powinien poinformować lekarza o wszystkich przyjmowanych lekach i chorobach współistniejących, a lekarz – przeanalizować ryzyko i dobrać bezpieczną strategię leczenia. Dzięki temu implanty mogą być wszczepione z powodzeniem nawet u osób z osteoporozą.
Przeczytaj również: Wszczepienie implantu zębowego – wszystko co musisz wiedzieć!
Diagnostyka przed implantacją – jak ocenić stan kości?
Zanim lekarz podejmie decyzję o wszczepieniu implantu, konieczna jest dokładna diagnostyka – szczególnie u pacjentów z osteoporozą. Dlaczego to takie ważne? Implant nie osadza się „na zębie”, lecz w kości – a jego trwałość zależy od tego, czy kość zapewni mu odpowiednie podparcie. Im lepsza jakość i gęstość tkanki kostnej, tym większe szanse na trwały sukces leczenia.
W pierwszej kolejności warto wykonać badanie densytometryczne, które pozwala ocenić stopień zaawansowania osteoporozy. To jednak dopiero początek. W praktyce implantologicznej kluczowym narzędziem jest tomografia CBCT – czyli trójwymiarowe obrazowanie struktur kostnych. Dzięki temu lekarz może precyzyjnie zmierzyć grubość kości, ocenić jej jakość i zaplanować miejsce wszczepienia implantu z dokładnością do milimetra.
U pacjentów przyjmujących leki przeciw osteoporozie bardzo ważna jest również współpraca z lekarzem prowadzącym – np. reumatologiem lub endokrynologiem. W niektórych przypadkach zalecana jest modyfikacja leczenia farmakologicznego lub czasowe odstawienie leków, które mogłyby wpłynąć na proces gojenia.
Dobrze przeprowadzona diagnostyka to nie tylko podstawa bezpieczeństwa, ale też gwarancja komfortu – zarówno dla pacjenta, jak i dla lekarza. W gabinecie Hercka każda decyzja implantologiczna opiera się na rzetelnej analizie danych i indywidualnym podejściu do Twojego zdrowia.
Badania densytometryczne
Densytometria (DEXA) to podstawowe badanie oceniające gęstość mineralną kości, pozwalające zdiagnozować osteoporozę i określić jej stopień zaawansowania. W kontekście implantologii pełni ono ważną funkcję – pozwala ocenić, czy kość szczęki lub żuchwy ma odpowiednie warunki do stabilnego osadzenia implantu.
Choć densytometria najczęściej obejmuje odcinek lędźwiowy kręgosłupa lub szyjkę kości udowej, to jej wynik – wyrażony wskaźnikiem T-score – pomaga lekarzowi podjąć decyzję o dalszym postępowaniu. Im niższy wynik, tym większe ryzyko problemów z integracją implantu i ewentualnej potrzeby zabiegów wspomagających, np. augmentacji kości.
Badanie jest nieinwazyjne, szybkie i bezpieczne. Warto je wykonać u pacjentów powyżej 60. roku życia, kobiet po menopauzie oraz osób przewlekle leczonych lekami wpływającymi na układ kostny. Dzięki densytometrii lekarz może precyzyjnie zaplanować leczenie i zminimalizować ryzyko powikłań.
Tomografia CBCT
Tomografia CBCT (stożkowa tomografia komputerowa) to jedno z najważniejszych badań diagnostycznych przed wszczepieniem implantu – zwłaszcza u pacjentów z osteoporozą. Pozwala na trójwymiarową ocenę jakości i objętości kości, a także precyzyjne zaplanowanie zabiegu z uwzględnieniem przebiegu nerwów, zatok i wszelkich anomalii anatomicznych.
W przypadku obniżonej gęstości kostnej CBCT umożliwia dokładne sprawdzenie, czy kość w danym obszarze jest wystarczająco gruba i stabilna, by utrzymać implant. Badanie daje też wgląd w strukturę beleczkową kości – co może mieć znaczenie dla przewidywania procesu integracji wszczepu.
Dzięki CBCT lekarz może uniknąć niepotrzebnego ryzyka i podjąć decyzję o ewentualnych zabiegach przygotowawczych, takich jak augmentacja lub podniesienie dna zatoki. To ważne zwłaszcza w leczeniu pacjentów z chorobami ogólnoustrojowymi, gdzie każdy etap powinien być dokładnie przemyślany i oparty na faktach.
Konsultacja z lekarzem prowadzącym
Zanim pacjent z osteoporozą podejmie decyzję o leczeniu implantologicznym, kluczowe znaczenie ma rozmowa z lekarzem prowadzącym – najczęściej endokrynologiem, reumatologiem lub internistą. To właśnie on najlepiej zna historię choroby, stosowane leczenie i ogólny stan zdrowia pacjenta.
Współpraca między lekarzem ogólnym a implantologiem pozwala zaplanować zabieg w sposób bezpieczny i dostosowany do indywidualnych potrzeb. Specjalista może ocenić ryzyko związane z przyjmowanymi lekami (np. bisfosfonianami), wskazać konieczność modyfikacji terapii, a także pomóc w interpretacji wyników badań densytometrycznych i laboratoryjnych.
Dla pacjenta oznacza to większy komfort psychiczny i pewność, że leczenie implantologiczne nie koliduje z innymi aspektami terapii – co w przypadku osteoporozy jest szczególnie istotne.
| Kryterium | Densytometria DXA | Tomografia CBCT |
| Co mierzy? | Gęstość mineralną kości (najczęściej biodro, kręgosłup) | Strukturę i objętość kości w obrębie szczęki i żuchwy |
| Czy pokazuje jakość kości szczęki? | Nie bezpośrednio | Tak – obraz 3D pozwala ocenić jakość i ubytek kości |
| Wartość diagnostyczna przy osteoporozie | Kluczowa do rozpoznania | Uzupełniająca, pomaga w ocenie lokalnej sytuacji kostnej |
| Wskazania do wykonania | Podejrzenie osteoporozy, wiek, czynniki ryzyka | Planowanie wszczepienia implantu, ocena warunków miejscowych |
| Dostępność i koszty | Bardzo szeroko dostępna, refundowana | Często prywatnie, wyższy koszt, ale wysoka wartość diagnostyczna |
| Czy zastępuje drugie badanie? | Nie – nie daje informacji lokalnych | Nie – nie diagnozuje ogólnej gęstości kości |
To także może Cię zainteresować: Tomografia komputerowa zębów – Czym jest tomografia CBCT? Kiedy warto ją wykonać?
Zabiegi wspomagające u pacjentów z osteoporozą
Choć osteoporoza może wpływać na jakość kości, nie musi oznaczać rezygnacji z leczenia implantologicznego. Nowoczesna stomatologia oferuje szereg rozwiązań, które pozwalają przygotować pacjenta do zabiegu i zwiększyć szanse na trwałe osadzenie implantu – nawet przy obniżonej gęstości kostnej.
Jednym z najczęściej stosowanych zabiegów jest augmentacja kości, czyli jej regeneracja przy użyciu materiałów kościozastępczych lub własnej tkanki pacjenta. Dzięki temu można odbudować objętość kości w miejscu, gdzie implant nie miałby naturalnego podparcia. Alternatywnie stosuje się przeszczepy kości – szczególnie w przypadkach poważnych ubytków.
W niektórych sytuacjach lekarz może zaproponować implanty krótsze lub z bioaktywną powierzchnią, które integrują się z kością szybciej i skuteczniej, nawet przy mniejszej ilości dostępnego materiału kostnego. Istnieją także zaawansowane techniki chirurgiczne, takie jak podniesienie dna zatoki szczękowej, które pozwalają zwiększyć przestrzeń dla implantu w górnym łuku zębowym.
Ważne jest, aby każdy taki plan był opracowany indywidualnie – z uwzględnieniem stopnia zaawansowania osteoporozy, aktualnych wyników badań oraz ogólnego stanu zdrowia pacjenta. W gabinecie Hercka dobór metod wspomagających zawsze opiera się na rzetelnej diagnostyce i doświadczeniu zespołu lekarzy – tak, aby leczenie było bezpieczne, skuteczne i maksymalnie komfortowe dla pacjenta.
Regeneracja kości (augmentacja, przeszczepy)
U pacjentów z osteoporozą często obserwuje się niedobór kości w miejscu planowanego wszczepienia implantu. W takich sytuacjach z pomocą przychodzą zabiegi regeneracyjne – przede wszystkim augmentacja i przeszczepy kostne. Ich celem jest odbudowa objętości i jakości kości, tak by mogła bezpiecznie utrzymać implant.
W zależności od potrzeb lekarz może zastosować materiał własny (np. przeszczep autogenny z bródki czy gałęzi żuchwy), syntetyczne preparaty kościozastępcze lub kombinację obu metod. Dzięki temu nawet przy znacznym zaniku kości możliwe jest przywrócenie warunków niezbędnych do skutecznej implantacji.
To właśnie regeneracja pozwala poszerzyć grono pacjentów, którzy wcześniej nie kwalifikowali się do leczenia implantologicznego – w tym także osoby z osteoporozą.
Implanty krótkie lub z powierzchnią bioaktywną
W przypadkach, gdy ilość dostępnej kości jest ograniczona – a nie zawsze możliwa lub wskazana jest jej regeneracja – alternatywą mogą być implanty krótkie lub z powierzchnią bioaktywną. Krótszy implant pozwala uniknąć rozległej odbudowy kostnej, co skraca czas leczenia i zmniejsza ryzyko powikłań.
Z kolei implanty o powierzchni bioaktywnej wspierają proces osteointegracji, czyli zrastania się implantu z kością. Ich specjalna mikroporowata struktura ułatwia komórkom kostnym przyleganie i wzrost, co ma szczególne znaczenie u pacjentów z zaburzoną gęstością kości, jak w przebiegu osteoporozy.
To rozwiązania, które otwierają drogę do skutecznego leczenia implantologicznego nawet wtedy, gdy warunki anatomiczne są trudniejsze niż zwykle.
Nowoczesne techniki zwiększające szanse integracji
Współczesna implantologia dysponuje rozwiązaniami, które realnie zwiększają szanse powodzenia zabiegu – nawet u pacjentów z osteoporozą. Przykładem są technologie cyfrowego planowania, które pozwalają precyzyjnie dobrać pozycję implantu względem struktury kostnej i uniknąć przeciążeń.
Dodatkowo stosuje się specjalne powłoki bioaktywne, terapie osoczem bogatopłytkowym (PRF/PRP), a także piezochirurgię – delikatną metodę przygotowywania miejsca pod implant, która minimalizuje uraz dla kości. W połączeniu z kontrolowaną farmakoterapią i indywidualnym podejściem do leczenia, takie techniki pozwalają na skuteczną integrację implantu nawet w warunkach osłabionej gęstości kości.
Zobacz też: Augmentacja kości – Czym jest? Kiedy ją wykonać?
Jakie są alternatywy dla implantów przy zaawansowanej osteoporozie?
W przypadku zaawansowanej osteoporozy, gdy stan kości nie pozwala na bezpieczne wszczepienie implantu – nawet po zabiegach regeneracyjnych – nie wszystko jest stracone. Nowoczesna protetyka oferuje kilka skutecznych i komfortowych alternatyw, które pozwalają odzyskać funkcję żucia i estetykę uśmiechu, bez nadmiernego obciążania osłabionej tkanki kostnej.
Jednym z najczęściej wybieranych rozwiązań są mosty protetyczne, oparte na sąsiednich zębach. To dobra opcja przy pojedynczych brakach zębowych, zwłaszcza gdy zęby filarowe są zdrowe i stabilne. W przypadku rozleglejszych ubytków sprawdzają się protezy ruchome – zarówno częściowe, jak i całkowite. Choć nie są tak trwałe jak implanty, nowoczesne materiały i technologie znacznie zwiększają ich komfort i estetykę.
Ciekawym rozwiązaniem pośrednim są implanty z ograniczoną liczbą filarów, które – mimo osteoporozy – mogą być bezpiecznie zastosowane w wybranych miejscach jamy ustnej. Na przykład: uzupełnienie protetyczne może opierać się na dwóch lub czterech implantach zamiast klasycznych sześciu czy ośmiu, co znacząco odciąża kość, a jednocześnie pozwala na stabilne utrzymanie protezy.
W gabinecie Hercka każda decyzja terapeutyczna jest poprzedzona dokładną analizą potrzeb, stanu zdrowia i oczekiwań pacjenta. Celem jest nie tylko odbudowa brakujących zębów, ale przede wszystkim – poprawa jakości życia, bez ryzyka i nadmiernych kompromisów.
Mosty protetyczne
Dla pacjentów z osteoporozą, u których nie można zastosować implantów, most protetyczny może być funkcjonalną i estetyczną alternatywą. Tego typu uzupełnienie opiera się na sąsiednich zębach filarowych, które – odpowiednio przygotowane – podtrzymują brakujący ząb lub zęby. Choć nie odbudowuje struktury kości, jak robi to implant, pozwala przywrócić komfort żucia i estetykę uśmiechu bez ingerencji w strukturę kostną. Mosty są szczególnie przydatne tam, gdzie kość jest zbyt osłabiona lub istnieje ryzyko powikłań związanych z leczeniem chirurgicznym.
Protezy ruchome
Protezy ruchome to sprawdzone rozwiązanie dla osób, u których warunki kostne uniemożliwiają leczenie implantologiczne. W przeciwieństwie do implantów nie wymagają integracji z kością, co czyni je bezpieczną opcją dla pacjentów z osteoporozą. Dzięki nowoczesnym materiałom i precyzyjnemu dopasowaniu, współczesne protezy mogą być wygodne i estetyczne, choć wymagają nieco więcej uwagi w codziennej higienie oraz regularnych kontroli protetycznych. To elastyczna alternatywa, którą można dostosować do indywidualnych możliwości i oczekiwań pacjenta.
Implanty z ograniczoną liczbą filarów
W sytuacjach, gdy gęstość i jakość kości są obniżone, a pełna liczba implantów byłaby zbyt dużym obciążeniem dla szczęki, rozwiązaniem mogą być uzupełnienia protetyczne oparte na mniejszej liczbie filarów. Techniki typu all-on-4 czy mosty na 2–4 implantach pozwalają na stabilne osadzenie odbudowy nawet przy ograniczonych warunkach kostnych. Kluczowe jest jednak odpowiednie zaplanowanie leczenia – zarówno pod kątem biomechaniki, jak i rozmieszczenia implantów – oraz ścisła współpraca z doświadczonym zespołem stomatologicznym. To opcja szczególnie cenna dla pacjentów z osteoporozą, u których klasyczne rozwiązania mogą nie być możliwe.
To także może Cię zainteresować: Proteza ruchoma [rodzaje, cena]
Zalecenia dla pacjentów z osteoporozą decydujących się na implanty
Decyzja o leczeniu implantologicznym przy jednoczesnej diagnozie osteoporozy wymaga nieco większej ostrożności – ale przy odpowiednim przygotowaniu, taki zabieg może zakończyć się pełnym sukcesem. Kluczowe jest przestrzeganie kilku prostych, ale istotnych zaleceń.
Na początek: poinformuj stomatologa o swojej chorobie i przyjmowanych lekach. Dzięki temu lekarz będzie mógł ocenić, czy konieczna jest współpraca z reumatologiem lub endokrynologiem, a także czy należy dostosować farmakoterapię przed zabiegiem. Pamiętaj też, że przed implantacją warto wykonać badania oceniające jakość kości, takie jak tomografia CBCT i densytometria – ich wynik pomoże opracować bezpieczny plan leczenia.
Przed zabiegiem zaleca się unikanie czynników, które mogą utrudniać gojenie – takich jak palenie papierosów czy niestabilna glikemia u diabetyków. Po wszczepieniu implantu niezbędna będzie regularna higiena jamy ustnej i wizyty kontrolne – to podstawa trwałości wszczepu, szczególnie przy osłabionej strukturze kostnej.
Dla pacjentów Hercka przygotowujemy indywidualny plan opieki – od diagnostyki, przez zabieg, aż po długofalową profilaktykę. Leczenie implantologiczne u osób z osteoporozą nie musi być trudne ani ryzykowne – pod warunkiem, że wszystko przebiega świadomie, ostrożnie i pod okiem doświadczonego zespołu.
Jak przygotować się do zabiegu?
Odpowiednie przygotowanie do zabiegu implantacji ma kluczowe znaczenie, zwłaszcza u pacjentów z osteoporozą. Przede wszystkim warto wykonać badania diagnostyczne – takie jak densytometria czy tomografia CBCT – by ocenić jakość kości i zaplanować leczenie w oparciu o realne możliwości anatomiczne. Jeśli pacjent stosuje leki wpływające na metabolizm kości (np. bisfosfoniany), niezbędna jest konsultacja z lekarzem prowadzącym – być może konieczna będzie modyfikacja terapii. Przed zabiegiem zaleca się również zadbanie o higienę jamy ustnej, rezygnację z palenia i – w niektórych przypadkach – wdrożenie suplementacji wspierającej kości. Każdy etap warto omawiać indywidualnie z lekarzem, który dobierze bezpieczne i skuteczne rozwiązania.
Czego unikać przed i po wszczepieniu?
Zarówno przed, jak i po zabiegu implantologicznym obowiązują pewne ograniczenia, które mają na celu zwiększenie szans na prawidłową integrację implantu z kością. Na kilka dni przed wszczepieniem warto ograniczyć używki – zwłaszcza papierosy i alkohol – ponieważ negatywnie wpływają na mikrokrążenie i gojenie. Należy też unikać leków rozrzedzających krew, jeśli nie są absolutnie konieczne (po konsultacji z lekarzem prowadzącym). Po zabiegu przez kilka dni nie należy spożywać gorących, twardych ani ostrych potraw, unikać intensywnego płukania jamy ustnej i nadmiernego wysiłku fizycznego. W kolejnych tygodniach kluczowe jest utrzymanie wzorowej higieny, regularne kontrole oraz powstrzymywanie się od palenia – zwłaszcza u osób z obniżoną gęstością kości. Wszystkie zalecenia warto traktować indywidualnie, dostosowując je do sytuacji zdrowotnej pacjenta.
Jak dbać o implanty w dłuższej perspektywie?
Implanty zębowe, choć niezwykle trwałe, nie są „bezobsługowe”, aby mogły służyć przez długie lata, wymagają systematycznej i świadomej pielęgnacji. Podstawą jest codzienna higiena jamy ustnej – delikatne, ale dokładne szczotkowanie, nitkowanie i stosowanie irygatora, który pozwala oczyścić trudno dostępne miejsca wokół filarów. Niezwykle ważne są również regularne wizyty kontrolne u stomatologa – minimum raz w roku, a najlepiej co 6 miesięcy. Lekarz oceni stan błony śluzowej, stabilność implantu oraz poziom tkanek otaczających. Warto też pamiętać, że na stan implantów wpływa ogólne zdrowie organizmu – niekontrolowana cukrzyca, choroby przyzębia czy osteoporoza mogą obniżać ich trwałość. Dlatego dbanie o implanty to nie tylko kwestia jamy ustnej, ale całego stylu życia.
FAQ – najczęściej zadawane pytania
Czy osteoporoza oznacza, że nie mogę mieć implantów?
Nie. Sama osteoporoza nie wyklucza możliwości wszczepienia implantów. Kluczowe znaczenie ma indywidualna ocena stanu kości, forma leczenia oraz ogólny stan zdrowia pacjenta. W wielu przypadkach implantacja jest możliwa – wymaga jedynie dokładniejszej diagnostyki i odpowiedniego planu.
Jakie badania muszę zrobić przed zabiegiem?
Podstawą jest tomografia CBCT, która pozwala ocenić strukturę kości w miejscu planowanego zabiegu. W przypadku osteoporozy zalecana jest także densytometria oraz – jeśli pacjent przyjmuje leki przeciwresorpcyjne – konsultacja z lekarzem prowadzącym. Dopiero na tej podstawie można bezpiecznie zaplanować leczenie.
Czy muszę odstawić leki na kości?
Nie zawsze. W niektórych sytuacjach lekarz może zarekomendować czasową modyfikację leczenia, zwłaszcza jeśli pacjent przyjmuje bisfosfoniany lub denosumab. Decyzja ta zawsze powinna być podjęta wspólnie z lekarzem prowadzącym – stomatolog nie odstawia leków samodzielnie, lecz działa w porozumieniu ze specjalistą.
Czy implanty są mniej trwałe przy osteoporozie?
Implanty mogą być równie trwałe, jak u pacjentów bez osteoporozy – pod warunkiem, że leczenie zostało dobrze zaplanowane, a pacjent przestrzega zaleceń higienicznych i kontrolnych. Kluczowe znaczenie ma jakość kości, technika chirurgiczna oraz dobór odpowiednich implantów. Osteoporoza nie przekreśla szans na trwały efekt – ale wymaga większej precyzji i troski o detale.
Podsumowanie – implanty a osteoporoza w praktyce
Osteoporoza nie musi oznaczać rezygnacji z leczenia implantologicznego – kluczowe są indywidualna ocena, odpowiednia diagnostyka i plan dopasowany do stanu kości. Dobrze przeprowadzony zabieg, wsparty profilaktyką i regularną kontrolą, może być równie skuteczny jak u pacjentów bez osteoporozy.
Masz pytania lub chcesz dowiedzieć się, czy implanty są dla Ciebie? Skonsultuj się ze specjalistami Hercka i podejmij świadomą decyzję opartą na faktach – nie obawach.

Dr n.med Aleksandra Hercka-Mulas
Jestem doktorem nauk medycznych, lekarzem dentystą, specjalistą z zakresu chirurgi stomatologicznej i estetycznej oraz implantologii z ponad 25-letnim doświadczeniem.






